Er is niet één behandeling te noemen voor patiënten met ernstige of bijzondere infecties of met een stoornis in de afweer. De behandeling zal altijd afgestemd worden op de individuele patiënt en zal onder andere afhankelijk zijn van de diagnose, leeftijd en ziekteverschijnselen. Toch zijn er wel een paar belangrijke behandelingen te noemen die vaak worden opgestart of worden voorgeschreven bij kinderen met een stoornis in de afweer. De twee belangrijkste hiervan staan hieronder: antibiotische profylaxe en immunoglobuline-toediening.
Antibiotische profylaxe
Kinderen met een stoornis in de afweer zijn vatbaar voor infecties met allerlei ziekteverwekkers: bacteriën, virussen en gisten of schimmels. Welke ziekteverwekkers we verwachten is weer afhankelijk van het type afweerstoornis. Voor infecties, veroorzaakt door deze ziekteverwekkers, bestaan medicijnen. Als een infectie wordt veroorzaakt door bacteriën, kan antibiotica worden voorgeschreven. Bijvoorbeeld als je een longontsteking hebt schrijft de dokter je een antibioticum kuur voor. Het antibioticum maakt de bacteriën dood en helpt zo je eigen afweer om van de infectie te genezen.
Kinderen met een stoornis in de afweer moeten vaak meerdere keren per jaar een kuur antibioticum innemen omdat ze steeds bacteriële infecties hebben: bijvoorbeeld oor-, voorhoofdsholte- of longontsteking. Om te voorkomen dat je zo vaak ziek wordt kan “antibiotische profylaxe” voorgeschreven worden. In plaats van steeds losse kuren wordt dan een antibioticum voorgeschreven wat elke dag ingenomen moet worden. Ten opzichte van een kuur is de dosis vaak lager en moet het meestal 1 keer per dag ingenomen worden (bij een losse kuur vaak 3 keer per dag). Zo proberen we te voorkomen dat er bacteriële infecties optreden.
Doel van deze antibiotische profylaxe is dus het voorkomen van infecties. Het is belangrijk dat schade die veroorzaakt wordt door steeds terugkerende infecties voorkomen wordt. Bijvoorbeeld schade aan je trommelvlies waardoor gehoorproblemen kunnen optreden of schade aan de longen: bronchiëctasieën genoemd. Dit zijn een soort littekens in de longen die ontstaan na het doormaken van veel infecties. De luchtwegen zijn dan plaatselijk verwijd en het slijmvlies is beschadigd waardoor slijm niet goed afgevoerd kan worden en gemakkelijk opnieuw infecties ontstaan.
Meestal wordt antibiotische profylaxe continu gegeven, dus dagelijks en het gehele jaar door. Sommige patiënten hebben vooral infecties in de herfst/ wintermaanden en dan is het soms voldoende om de profylaxe alleen in deze periode te geven.
Er zijn verschillende middelen die voorgeschreven kunnen worden als antibiotische profylaxe. Voor welk middel gekozen wordt is per individuele patiënt verschillend.
De bijwerkingen van de antibiotische profylaxe zijn uiteraard afhankelijk van het gekozen middel. Meestal zijn de bijwerkingen mild en van voorbijgaande aard. Bij sommige middelen kan een allergische reactie optreden variërend van jeukende huiduitslag tot ernstigere reacties. In dat geval zal een alternatief middel gezocht moeten worden. Verder kunnen de middelen soms darmklachten geven: misselijkheid, soms braken en diarree. Dit treedt dan op in de eerste periode van inname en gaat meestal vanzelf over. Over andere, meer zeldzame, bijwerkingen kan ons team u uiteraard voorlichten.
Een probleem dat eventueel kan ontstaan met antibiotische profylaxe is resistentie vorming. Dit betekent dat bacteriën die normaalgesproken gedood zouden worden door het antibioticum nu ineens wél kunnen overleven: ze zijn resistent geworden. De antibiotische profylaxe werkt dan niet meer en een infectie -bijvoorbeeld een longontsteking- kan optreden, veroorzaakt door deze resistente bacteriën. Als dit gebeurt, dan moet onderzoek gedaan worden naar welke bacterie de infectie veroorzaakt en moet een ander antibioticum voorgeschreven worden. Meestal is de infectie toch goed te behandelen met dit andere middel.
Voor iedere individuele patiënt zal een afweging gemaakt moeten worden tussen het voordeel van antibiotische profylaxe: het voorkomen van infecties en schade door infecties en de nadelen: bijwerkingen en het risico van resistentie vorming.
Immunoglobulines toedienen
Bij bepaalde immuundeficiënties is sprake van een tekort aan immunoglobuline ofwel antistoffen ofwel afweerstoffen (IgG). Het is mogelijk om dit tekort aan te vullen door het geven van een infuus.
Dit kan op 3 verschillende manieren:
- intraveneus (IVIG), dit is rechtstreeks in het bloed
- subcutaan (SCIG), in het onderhuidse vetweefsel
- subcutaan met behulp van hyaluronidase (fSCIG = gefaciliteerde SCIG)
De keuze is afhankelijk van meerdere factoren:
- efficiëntie: meerdere studies laten zien dat de efficiëntie in het voorkomen van infecties tussen deze 3 toedieningsvormen gelijk is
- bijwerkingen: gezien het feit dat immunoglobulines gezuiverd worden uit donorbloed, is altijd kans op allergische reacties aanwezig.
- Subcutane toediening laat over het algemeen minder bijwerkingen zien dan de intraveneuze toediening. Indien bijwerkingen optreden zijn dit bij intraveneuze toediening vaker algemeen, systemisch, dat wil zeggen: merkbaar in het hele lichaam. Hierdoor kunnen ze ook heftiger zijn.
- de subcutane toediening zonder hyaluronidase zal vaker moeten plaatsvinden dan intraveneuze toediening of de subcutane toediening met hyalorunidase
- soms is intraveneuze toegang niet of nauwelijks mogelijk, een permanente toegang (bv een Port-à-cath of shunt) tot de bloedbaan is niet wenselijk, in verband met kans op infectie en/of trombose
- bij intraveneuze toediening schommelt het IgG gehalte in het bloed aanzienlijk meer dan bij subcutane toediening
- studies hebben aangetoond dat patiënten die zelfstandig thuis de immunoglobulines toedienen een verhoogde kwaliteit van leven ervaren. De toedieningstijden zijn flexibeler en patiënten missen minder tijd op school of op het werk
Het is mogelijk om van toediening route te veranderen indien dit wenselijk is voor de patiënt of behandelaren. Alle toedieningsvormen zijn mogelijk in thuisbehandeling. De eerste en tweede toediening moeten altijd in het ziekenhuis plaatsvinden
Meerdere producten van verschillende fabrikanten zijn beschikbaar voor intraveneus gebruik, variërend van 5% (50 mg/ml) tot 10% (100 mg/ml). Voor subcutane toediening zijn meerdere producten van verschillende fabrikanten beschikbaar, variërend van 16% (160 mg/ml) tot 20% (200 mg/ml). Op dit moment is 1 product voor gefaciliteerde toediening beschikbaar: toediening in het subcutane weefsel met behulp van hyaluronidase. Hyaluronidase vergemakkelijkt de opname van de immunoglobulines in het bloed. Het IgA gehalte in de producten is wisselend (echter is het een zeer laag gehalte) en de stabilisator kan per product per fabrikant verschillend zijn.
Immunoglobuline substitutie intraveneus (IVIG)
- gemiddeld 1 keer per 3 of 4 weken
- toediening rechtstreeks in het bloedvat door middel van een infuus
- een verpleegkundige of arts dient het infuus toe, thuis of in het ziekenhuis
Tijdens de 1ste en de 2de keer dat het infuus gegeven wordt, is de infuussnelheid nog langzaam om te wennen aan het product, en duurt de infusie ongeveer 3 uur. Als dat goed verdragen wordt, mogen de immunoglobulines bij de volgende infusies wat sneller inlopen, dan duurt het ongeveer 2 uur.
Immunoglobuline substitutie subcutaan (SCIG)
- gemiddeld 1 keer per week
- toediening in het onderhuidse vetweefsel
- de patiënt of ouder/verzorger kan het infuus zelf plaatsen
- soms is het nodig om de immunoglobulines op meerdere plekken (2 of soms 3 of 4) tegelijk toe te dienen (als een wat grotere hoeveelheid toegediend moet worden)
Tijdens de 1ste keer dat het infuus gegeven wordt, is de infuussnelheid nog langzaam om te wennen aan het product. De infusie duurt dan ongeveer 3-4 uur. Als dat goed verdragen wordt, mag bij de volgende infusies de inloopsnelheid langzaam opgevoerd worden.
De inloopsnelheid kan rustig aan verhoogd worden met 2,5 tot 5 ml/uur per toedieningsplaats en de totale hoeveelheid mag uiteindelijk in 1 uur toegediend worden. Het is zelfs mogelijk om de immuunglobulines zonder pomp toe te dienen in de snelheid die prettig voelt.
Bij patiënten met weinig onderhuids vet kan 10 tot 15 ml per prikplaats per uur worden toegediend, bij grotere kinderen is 25 ml per prikplaats mogelijk. Indien geen problemen hierbij optreden, is 30 ml – 40 ml per prikplaats mogelijk.
Immunoglobuline substitutie gefaciliteerd subcutaan (fSCIG)
- gemiddeld 1 keer per 3 of 4 weken
- toediening in het onderhuidse vetweefsel, voorafgegaan door hyaluronidase
- de patiënt of ouder/verzorger kan het infuus zelf plaatsen
De hoeveelheid en de snelheid waarmee de immunoglobulines worden toegediend worden langzaam opgebouwd. Na een opbouwschema van 4 tot 7 weken kan om de 3 tot 4 weken immunoglobulines toegediend worden in 2-3 uur. Op 1 toedieningsplek mag bijvoorbeeld bij een patiënt van 30 kg tot 300 ml (= 30 gram) toegediend worden. Bij een patiënt met een gewicht boven de 40 kg, mag zelfs 600 ml per toedieningsplek toegediend worden.
Werkwijze:
Voor start van de toediening wordt de patiënt gewogen, daar de hoeveelheid immunoglobulines die gegeven wordt en de snelheid waarmee het mag worden toegediend, bepaald wordt door het gewicht van de patiënt.
Zo nu en dan zal bloed afgenomen worden. Dit kan meestal via de infuusnaald, dan hoeft geen extra prik plaats te vinden. We controleren regelmatig de IgG-dalspiegel, de hoogte van het IgG gehalte in het bloed, vlak voor een nieuwe toediening.
Zorg dat het product ALTIJD op kamertemperatuur is (dit om bijwerkingen zoveel mogelijk te beperken).
Ook om bijwerkingen zo veel mogelijk te voorkomen is het belangrijk dat de patiënt voor, tijdens en na de infusie goed drinkt. Een flesje water minimaal!
Controleer het product op helderheid; bewaar het badge-nummer (patiënten die regelmatig immunoglobulines toegediend krijgen een logboekje).
Werkwijze:
Voor start van de toediening wordt de patiënt gewogen, daar de hoeveelheid immunoglobulines die gegeven wordt en de snelheid waarmee het toegediend mag worden, bepaald wordt door het gewicht van de patiënt.
Indien nodig zal bloed afgenomen worden.
Zorg dat het product op kamertemperatuur is (om bijwerkingen te beperken).
Controleer het product op helderheid; bewaar het badge-nummer (patiënten die regelmatig immunoglobulines toegediend krijgen een logboekje).
Plaats van toediening:
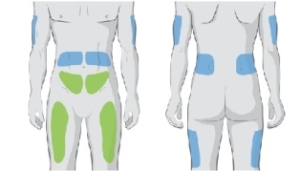
De in groen aangegeven plaatsen hebben de voorkeur, maar de in blauw aangegeven plaatsen zijn ook mogelijk.
De toedieningsplaatsen mogen steeds dezelfde zijn (het weefsel gaat dan aan het product wennen), maar sommige patiënten vinden het prettiger om af te wisselen. Tijdens de inlooptijd moet de insteekplaats gecontroleerd worden op zwelling. Zwelling is normaal tijdens inlopen, maar er mag geen pijnlijke bult/bobbel/ei ontstaan. Wel kan de toedieningsplaats wat hard aanvoelen en rood zien. Bij aanraken is het gebied wat gevoelig.
Werkwijze:
Voor start van de toediening wordt de patiënt gewogen, daar de hoeveelheid immunoglobulines die gegeven wordt en de snelheid waarmee het toegediend mag worden, bepaald wordt door het gewicht van de patiënt.
Indien nodig zal bloed afgenomen worden.
Zorg dat het product op kamertemperatuur is (om bijwerkingen te beperken).
Controleer het product op helderheid; bewaar het badgenummer (patiënten die regelmatig immunoglobulines toegediend krijgen een logboekje).
Plaats van toediening:
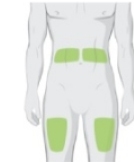
Voorkeursplaatsen
Als het infuus is ingebracht wordt eerst de hyaluronidase toegediend. Via datzelfde naaldje wordt daarna het infuus aangesloten en de immunoglobulines toegediend met behulp van een infuuspomp.
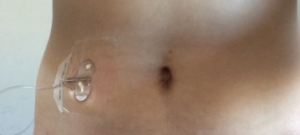
Toediening
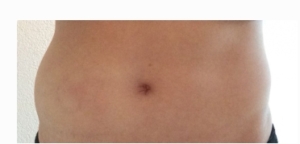
Na toediening van 250 ml = 25 gram
Bijwerkingen:
Bijwerkingen kunnen veelal voorkomen worden door:
- te zorgen dat het product ALTIJD op kamertemperatuur is
- de infuussnelheid zo nodig te verlagen
- zorgen voor voldoende vochtopname vóór het begin en tijdens de toediening; dit kan door middel van extra drinken. Als dit niet mogelijk is mag in overleg behandelend arts soms extra vocht via het infuus worden toegediend
Hoofdpijn, temperatuurstijging, vermoeidheid, versnelde hartslag, huiduitslag, gewrichtspijn / spierpijn, misselijkheid / braken, lage bloeddruk, rugpijn, verhoogde bloeddruk, huidaandoeningen incl. uitslag, jeuk, urticaria. Maar ook kunnen voorkomen: versnelde hartslag, hartkloppingen, verlaagde bloeddruk, botpijn, (overmatig) blozen of zweten, opvliegers, nachtzweten, benauwdheid, buikpijn, duizeligheid.
De (vaak omschreven als griepachtige) klachten verdwijnen doorgaans na 24 -48 uur. Indien, ondanks genomen maatregelen, blijvend sprake is van bijwerkingen, kan het geven van een immunoglobuline-product van een andere fabrikant soms een oplossing bieden (bij de productie worden door de verschillende fabrikanten andere hulpstoffen gebruikt).
Bijwerkingen:
Plaatselijke reactie op de injectie-/infusieplaats. Bijvoorbeeld jeuk en wat roodheid. Dit kan worden verminderd door de dosering over verschillende toedieningsplaatsen te verdelen. De plaatselijke reactie neemt vaak na meerdere toedieningen af. Geadviseerd wordt daarom ook om dezelfde toedieningsplaatsen te gebruiken. Sommigen vinden het prettig de gevoelige plek te koelen, anderen vinden warmte juist prettiger.
Soms is sprake van bijwerkingen als: hoofdpijn, temperatuurstijging, vermoeidheid, versnelde hartslag, huiduitslag, gewrichtspijn / spierpijn, misselijkheid / braken.
Deze klachten verdwijnen doorgaans na 24 uur. Lokale bijwerkingen kunnen veelal voorkomen worden door het infuus langzamer toe te dienen.
Indien, ondanks genomen maatregelen, blijvend sprake is van bijwerkingen, kan het geven van een immunoglobuline-product van een andere fabrikant soms een oplossing bieden (bij de productie worden door de verschillende fabrikanten andere hulpstoffen gebruikt).
Bijwerkingen:
Reacties op infusieplaats: roodheid, zwelling, jeuk, milde tot matige pijn/ongemak, warmte, verharding, blauwe plekken en huiduitslag.
Andere bijwerkingen kunnen zijn: Vaak: vermoeidheid, hoofdpijn en soms koorts, koude rillingen, verhoogde of verlaagde bloeddruk, duizeligheid, misselijkheid, braken, diarree, buikpijn, verminderde eetlust, gewichtsverlies, zwakte, huiduitslag/roodheid, branderig gevoel, neusverstopping, pijn in de mond, gewrichtspijn, spierpijn, pijn op de borst, liespijn, pijn in armen/benen, vaginale jeuk, genitale zwelling (door uitbreiding van de zwelling vanaf de infusieplaats), zwelling van de benen, voeten, enkels, positieve bloedtesten op antilichamen, verlaagd aantal witte bloedcellen.
Deze klachten verdwijnen doorgaans na 24-48 uur. Lokale bijwerkingen kunnen veelal voorkomen worden door het infuus langzamer toe te dienen. De werking van hyaluronidase is 24 tot 48 uur. Dan is het onderhuids weefsel weer hersteld.